Какие анализы нужно сдать
Если вы обратились к врачу на пятой неделе беременности, то врач может назначить сдачу крови для определения уровня ХГЧ, по которому он может предположить, что у вас двойня. Но это исследование не является обязательным.
Кроме того, вам выпишут направления на следующие исследования:
- ЭКГ;
- общий и биохимический анализ крови;
- гемостазиограмма;
- общий анализ мочи;
- определение резус-фактора и группы крови;
- определение антител и ПЦР-диагностика ИППП;
- мазок из влагалища на флору;
- онкоцитологическое исследование;
- посев на чувствительность к антибиотикам;
- гормональный статус (гормоны щитовидной железы);
- определение антител к ВИЧ, RW;
- осмотр ЛОРа, окулиста и терапевта.
Их можно будет пройти в течение нескольких недель.
Предыдущая запись Первый месяц многоплодной беременности
Следующая запись Почему рождаются сиамские близнецы?
Возможные проблемы
У вас 5 акушерская неделя беременности, или третья от зачатия.
Основные опасения, которые могут возникнуть и привести к неблагоприятным последствиям:
- Неудачное прикрепление эмбрионов — например, низкая плацентация или имплантация в области рубца после кесарева сечения.
- Неудовлетворительное состояние беременной (сильный токсикоз).
- Железодефицитная анемия мамы.
- Отсутствие сердечного ритма плодов.
- Появление кровянистых выделений из влагалища.
Вам будет интересно узнать
В каких случаях устанавливают пессарий с двойней?
На нашем сайте вы найдете основные признаки беременности двойней.
Когда можно ощутить шевеления с двойней если беременность первая? Читайте в этой статье.
Почему получается двойня? Интересные подробности здесь.
Виды брадикардии у плода
По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
- Базальная – диагностируется при снижении ЧСС эмбриона до менее 120 раз в минуту, при своевременной помощи вреда для ребенка и самой матери можно избежать;
- Децелерантная – такая брадикардия ставится, если частота эмбрионального сердцебиения не более 72 ударов в минуту, при этом женщине назначается лечение в стационаре с постельным режимом;
- Синусовая – при ней пульс плода снижается до 70-90 ударов в минуту, такое состояние является наиболее опасным, поэтому женщине требуется срочная госпитализация и интенсивное лечение вплоть до самых родов.
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Ведение беременности после ЭКО
Грамотная поддержка гестации снижает вероятность самопроизвольного аборта и аномального развития плода. Чтобы предотвратить осложнения, желательно в течение 6-8 недель после зачатия наблюдаться у специалистов клиники, в которой была проведена процедура ЭКО.
В первом триместре беременности пациентки должны регулярно проводить анализ крови для определения уровня:
- хорионического гонадотропина;
- эстрогена;
- прогестерона.
Невысокая концентрация стероидных гормонов является основанием для проведения корректирующей гормональной терапии. Следует понимать, что обычный акушер-гинеколог в отделении женской консультации не обладает достаточным опытом ведения пациенток, прошедших ЭКО. При повышении риска прерывания беременности репродуктолог порекомендует пройти дополнительное обследование или лечь в стационар.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
- синдром Дауна (трисомия 21) у плода;
- синдром Эдварда (трисомия 18) у плода;
- синдром Патау (трисомия 13) у плода;
- опасность развития ранней (до 34 недель) и поздней (после 37 недель) преэклампсии (гестоза) у самой беременной.
Что чувствует мама
Неприятные ощущения, которые испытывает будущая мама на этом сроке, могут вызывать беспокойство. Но даже самые странные из них могут быть вполне нормальным проявлением беременности. А если внести некоторые изменения в свой режим дня и рацион, то такие ощущения не помешают наслаждаться ожиданием рождения малыша.
Ранний токсикоз. Перестройка организма при беременности влияет на все органы, в том числе на пищеварительную и нервную систему. Отсюда и периодические эпизоды тошноты и/или рвоты, которые испытывает будущая мать. В норме такие позывы должны возникать не чаще 4 раз в сутки. Если же тошнота и рвота становятся более частыми и не позволяют женщине нормально питаться, следует сообщить об этом своему гинекологу. Это необходимо, так как при чрезмерном токсикозе организм беременной теряет важные вещества и жидкость, а частая тошнота не позволяет компенсировать потери.

Повышенная утомляемость. Во время беременности будущая мама расходует энергию не только на себя, но и на растущего в ее теле малыша. А его энергетические потребности достаточно высоки: каждую секунду и минуту он растет и развивается, для этого нужно много ресурсов. Неудивительно, что беременная часто испытывает приступы сонливости и желания отдохнуть.
Учащенное мочеиспускание. Матка хотя и мало увеличилась в размерах, но тем не менее уже оказывает давление на мочевой пузырь. По этой причине будущая мама отмечает более частые позывы к мочеиспусканию.
Вздутие живота и запоры. Замедление перистальтики – результат работы прогестерона и основная причина скопления в кишечнике газов и запоров. Но если у будущей мамы сильный токсикоз, то задержка с опорожнением кишечника может быть так называемым голодным запором.
Перепады настроения. Для правильного течения беременности гормоны очень важны. Но именно они вызывают странные перепады настроения. В течение короткого времени женщина может неоднократно перемещаться по всей «шкале» – от угнетенного и даже опустошенного состояния до ощущения бескрайнего счастья и радости.
Новые вкусовые предпочтения. Организм беременной очень чуток и работает в тандеме с растущим малышом. Вносить кардинальные изменения в свой рацион не рекомендуется, прислушиваться к своему телу все же нужно. И если вдруг захотелось непривычный продукт, от которого точно не будет вреда, то не стоит отказывать себе и ребенку.
Спазмы в животе. Такие ощущения могут быть вызваны как нарушениями пищеварения, так и прикреплением плода к стенке матки.
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
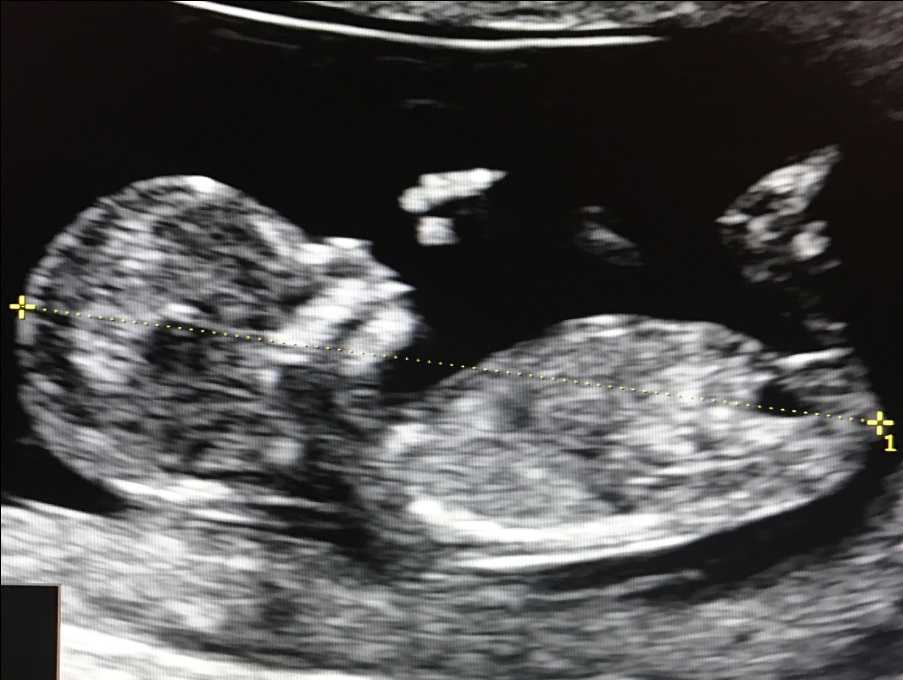
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
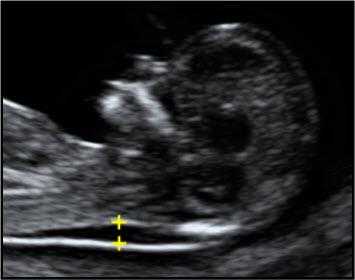
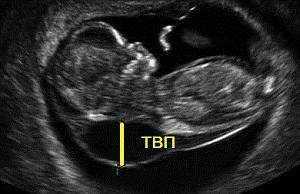
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
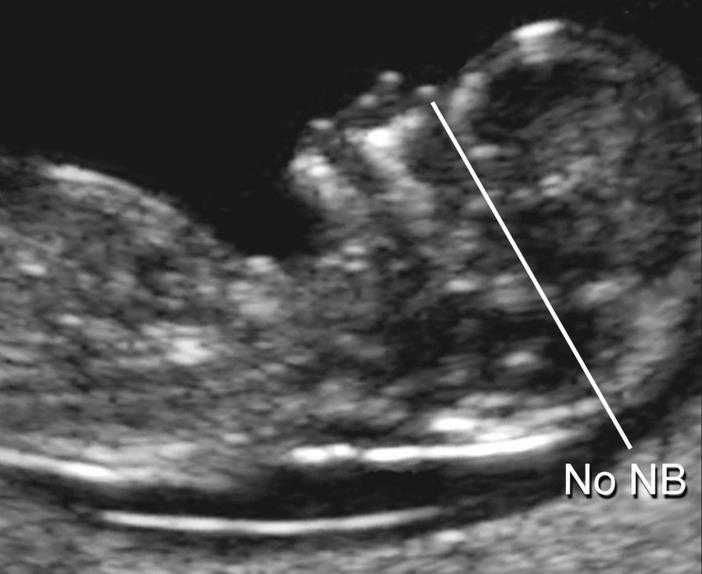
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
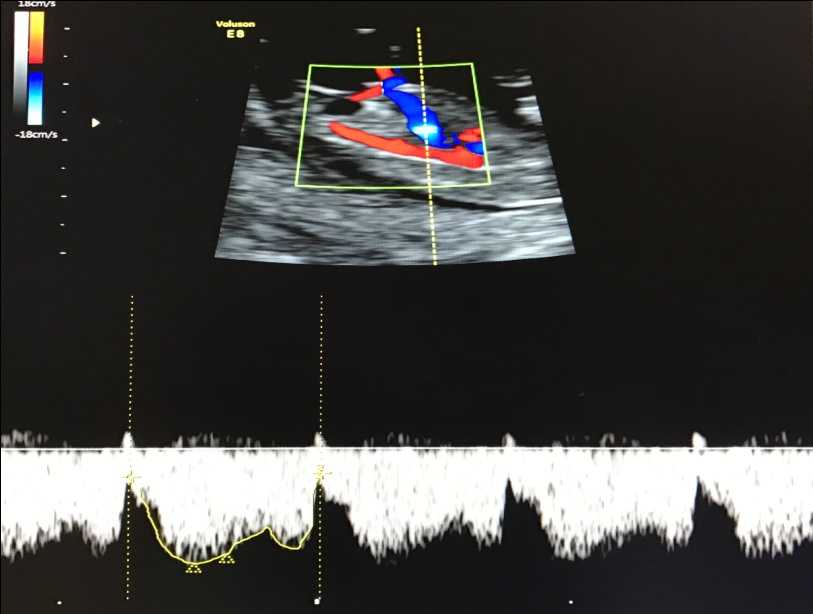
Нормальный кровоток в венозном протоке
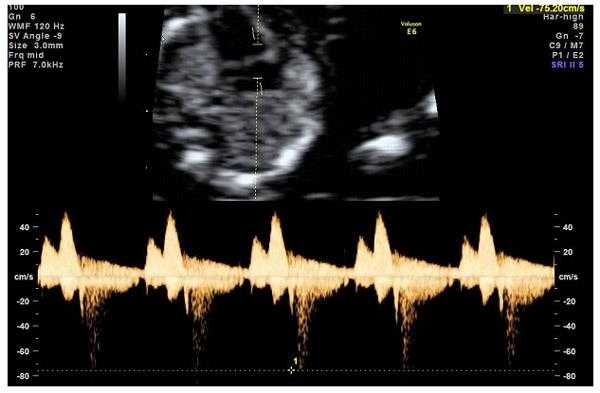
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Ощущения матери
На сроке 5 недель после ЭКО женщины ощущают объективные изменения в своем организме, которые обусловлены повышением уровня ХГЧ в крови. Гормон продуцируется зародышем для ускорения процесса развития плодного места – плаценты. Также он оказывает существенное воздействие на гормональный фон матери и стимулирует секрецию женских половых гормонов.
Признаки беременности после ЭКО не отличаются от таковых при естественном зачатии ребенка:
- тошнота;
- отсутствие аппетита;
- рвотные позывы;
- увеличение грудных желез;
- потемнение ареола сосков;
- нарушение стула;
- токсикоз;
- изменение вкуса;
- эмоциональная лабильность;
- тяжесть в нижней части живота;
- повышение базальной температуры;
- учащенное мочеиспускание.
Возникновение дополнительных симптомов (кровянистые выделения из влагалища, спастические боли в матке) является основанием для обращения за помощью к врачу.
Ощущения мамы
Главный признак наступления беременности – отсутствие менструации.
Многоплодная беременность становится заметной раньше, чем с одним ребенком.
У женщин наблюдается:
- апатия и сонливость;
- выраженная усталость;
- снижение работоспособности.
Токсикоз на этом сроке проявляется еще более интенсивно, появляется тошнота, рвота, изжога. Обостряется обоняние, повышается или снижается аппетит.
В физиологии также наблюдаются изменения:
- Набухает и становится чувствительной грудь.
- Учащаются позывы к мочеиспусканию.
- Появляются обильные прозрачные выделения из влагалища.
- Температура тела может подняться до 37-37,2 градуса, базальная температура также повышается до 37 градусов.






















































