Возможные осложнения
Все больные с тяжелыми и среднетяжелыми поражениями мозга нуждаются в стационарном лечении. Дети с легкими нарушениями выписываются из роддома под амбулаторное наблюдение невролога. Остановимся более подробно на клинических проявлениях отдельных синдромов ПЭП, которые наиболее часто встречаются в амбулаторных условиях.
Синдром повышенной нервно-рефлекторной возбудимости проявляется усилением спонтанной двигательной активности, беспокойным поверхностным сном, удлинением периода активного бодрствования, трудностью засыпания, частым немотивированным плачем, оживлением безусловных врожденных рефлексов, переменным мышечным тонусом, тремором (подергиванием) конечностей, подбородка.
У недоношенных данный синдром в большинстве случаев отражает понижение порога судорожной готовности, то есть говорит о том, что у малыша легко могут развиться судороги, например, при повышении температуры или действии других раздражителей. При благоприятном течении выраженность симптомов постепенно уменьшается и исчезает в сроки от 4-6 месяцев до 1 года.
При неблагоприятном течении заболевания и отсутствии своевременной терапии может развиться эпилептический синдром. Судорожный (эпилептический) синдром может проявляться в любом возрасте. В младенчестве он характеризуется многообразием форм. Часто наблюдается имитация безусловных двигательных рефлексов в виде приступообразно возникающих сгибаний и наклонов головы с напряжением рук и ног, поворотом головы в сторону и разгибанием одноименных руки и ноги; эпизодов вздрагиваний, приступообразных подергиваний конечностей, имитаций сосательных движений и пр.
Врачи часто называют это нарушение родителям именно так — говорят, что у малыша повышенное внутричерепное давление. Механизм возникновения этого синдрома может быть различным: чрезмерная выработка ликвора, нарушение всасывания избытков ликвора в кровеносное русло, либо их сочетание. Основными симптомами при гипертензионно-гидроцефальном синдроме, на которые ориентируются врачи и которые могут контролировать и родители, являются темпы прироста окружности головы ребенка и размеры и состояние большого родничка.
Симптомы и признаки
Что характерно для детей с ММД? Данное заболевание может развиваться уже с младенчества, однако первые заметные симптомы появляются в дошкольный период, когда происходит подготовка в детском саду.
У ребенка наблюдается слабая концентрация внимания, плохая память и другие проблемы, несмотря на нормальный уровень интеллекта.
Рассмотрим различные виды синдрома подробнее:
Эмоции — наблюдаются резкие перепады настроения от эйфории до депрессивного состояния. Возможны внезапные вспышки ярости и агрессии, повышенная раздражительность, капризность и истеричность
Такой ребенок может нанести вред не только окружающим, но и самому себе.
Внимание — концентрация и объем внимания минимальны. Ребенок практически ничего не запоминает самопроизвольно — приходится обращать его внимание на каждую мелочь
Он очень рассеянный и не может сосредоточиться на чем-то одном, особенно если это требует напрягать умственные способности.
Память — слабое усваивание новой информации. Необходимо многократно повторять одно и то же действие, чтобы это отложилось у ребенка в памяти.
Речь — у ребенка плохая артикуляция и дикция, маленький словарный запас. Замечено, что речь других людей плохо усваивается на слух. Дети с ММД не могут пересказать услышанную историю или какое-то событие, они путаются в словах и фактах.
Пространственная ориентация — дети часто путают лево-право, а также могут начать писать зеркальным образом, то есть буквы наоборот.
Письмо — почерк нечеткий и корявый. Дети часто путают буквы и цифры.
Моторика — проблемы в обращении с мелкими предметами (пальцы «не слушаются»). Такой ребенок не может научиться завязывать шнурки или ровно держать карандаш.
У младенцев можно заметить следующие признаки ММД:
- повышенное потоотделение;
- учащенное дыхание и сердцебиение;
- повышенная капризность;
- частые срыгивания и диарея;
- проблемы со сном;
- тревожность.

У школьников появляются дополнительные симптомы:
- гиперактивность;
- конфликтность;
- рассеянность (часто теряются вещи);
- низкая успеваемость;
- плохая память;
- повышенная раздражительность.
Что такое гиперкинетическое расстройство поведения у детей? Ответ узнайте прямо сейчас.
Причины появления и развития мозговой дисфункции
Основной и самой частой причиной появления ММД у детей становится родовая травма, полученная как в период течения беременности, так и во время родов. Позвоночник ребенка и особенно его шейный отдел испытывают огромные нагрузки во время движения по родовым путям. Протискиваясь между костями таза, дети совершают поворот почти на 360 градусов, что нередко отражается на положении шейных позвонков, вызывает их смещение, а впоследствии — нарушение кровоснабжения.
Не менее распространено и опасно сдавливание, деформация и повреждение костей черепа, которые могут быть вызваны неправильными и неаккуратными действиями акушерки. Все это напрямую отражается на кровообращении и снабжении мозга кислородом.
Еще одна важная и распространенная причина — несоблюдение режима матерью в период вынашивания ребенка. Несбалансированное питание, недостаточный сон, стрессы, лечение с использованием сильнодействующих фармакологических препаратов, токсикозы — все это становится причиной нарушения обмена веществ в организме и может вызвать продолжительную гипоксию плода
Поэтому важно, чтобы в период беременности женщина все время была под наблюдением не только терапевта и гинеколога, но и опытного врача-остеопата, который сможет оперативно скорректировать любые нарушения в организме, вызванные неблагоприятным воздействием внешних факторов
Этиология
Причин для развития симптомов диэнцефального синдрома может быть большое количество.
Факторы, оказывающие негативное воздействие на работу гипофиза и гипоталамуса:
- закрытая ЧМТ,
- сосудистые заболевания, при которых снижается скорость кровотока, и развивается гипоксия мозга,
- дегенеративно-дистрофические процессы в шейном отделе позвоночника,
- стрессовые и конфликтные ситуации, психотравмы, шок, чрезмерное психоэмоциональное перенапряжение,
- новообразования в головном мозге – глиома, менингиома, краниофарингиома,
- хроническая интоксикация алкоголем, наркотиками, никотином,
- профессиональные вредности — загазованность, запыленность, химикаты, токсины, летучие соединения,
- влияние экологически вредных компонентов,
- длительное кислородное голодание, как при удушье или утоплении,
- инфекция из хронических очагов – кариес, тонзиллит, гайморит,
- вирусные и бактериальные инфекции — грипп, малярия,
- беременность,
- гормональный сбой,
- большая кровопотеря,
- хронические соматические болезни – гипертония, язвенная болезнь, бронхиальная астма,
- родовая травма у детей, внутриутробная гипоксия и гипотрофия плода, патология второй половины беременности, ФПН.
Основным фактором патогенности при синдроме является повышенная проницаемость сосудов. Она обеспечивает проникновение в мозговую ткань микробов и их токсинов, циркулирующих в крови. У больных развиваются менингоэнцефалиты или кистозные арахноидиты. Последствием травм и инфекций часто становится водянка головного мозга, сдавливающая гипоталамус со всех сторон. Кроме органического поражения гипоталамической области новообразованием или воспалением возможно функциональное расстройство органа, обусловленное эндокринопатиями или психической травмой.
Диагностика
Диагностика диэнцефального синдрома начинается с изучения жалоб больных, клинических признаков патологии и анамнеза жизни. При этом особого внимания заслуживают данные относительно перенесенных инфекционных заболеваний и ЧМТ. Поскольку синдром проявляется множеством разных симптомов, диагностировать его достаточно сложно.
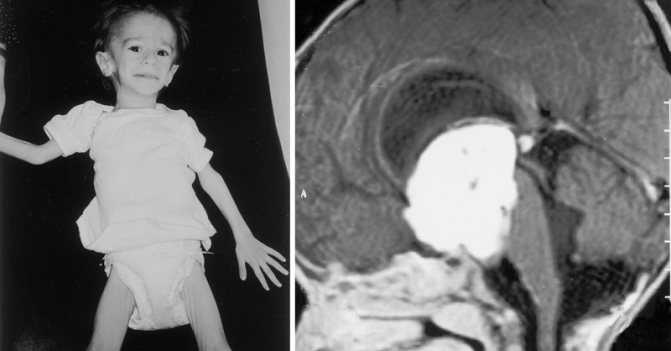
пример ребенка с крупной опухолью (астроцитомой) диэнцефальной зоны
- Исследование сахарной кривой — глюкозотолерантный тест: определение уровня глюкозы в крови натощак, а затем с нагрузкой.
- Биохимическое исследование крови позволяет обнаружить признаки обменных расстройств.
- Измерение температуры тела в обеих подмышечных впадинах и прямой кишке. Ректальная температура должна быть на 1 градус выше, чем в подмышках. При диэнцефальном синдроме развивается гипо- или гипертермия.
- ЭЭГ позволяет обнаружить поражение глубинных структур головного мозга.
- Исследование мочи по Зимницкому — определение основной концентрационной функциональной способности почек.
- Ядерно-магнитный резонанс головного мозга — признаки повышенного внутричерепного давления, последствия травм, гипоксии, новообразования.
- Определение уровня гормонов в крови с целью выявления эндокринных нарушений – ЛГ, пролактина и кортизола.
- Дополнительные методики — УЗИ, КТ или МРТ надпочечников, щитовидной железы, органов малого таза и матки.
- К вспомогательным методам относятся исследования глазного дна, полей зрения, рентгенография черепа и надпочечников.
- Допплерография сосудов головного мозга.
Как определить синдром ММД?
Нехорошо, если синдром ММД врачи диагностируют уже в школе, ведь будет не только упущено ценное время, за которое можно было произвести лечение, но это также будет некая психологическая травма для самого ребенка. Ведь он будет чувствовать себя неполноценным среди своих сверстников.
Что же предполагает синдром ММД?
В синдром ММД врачи закладывают множество понятий и нарушений, а именно:
- гиперактивность;
- задержка в физическом развитии;
- нарушение письма, счета, чтения;
- трудности в общении и речи;
- снижение памяти;
- неврологический дефицит;
- дисфункция мозга;
- трудности в обучаемости.
ММД в дошкольный период
Чтобы понять еще в детском возрасте, есть ли у вашего ребенка ММД нужно для себя ответить на такие вопросы и утверждения:
- Была ли у ребенка на первых годах жизни повышенная возбудимость, повышенный мышечный тонус?
- С трудом ли засыпает ваш ребенок, часто ворочается, просыпается и плачет среди ночи?
- Ребенок слишком активный, проявляет агрессию к родителям и своим сверстникам.
- Не признает запретов, требует к себе постоянного внимания, доказывает свое мнение и правоту.
- Выходя на улицу, напоминает разбойника, вокруг себя все хватает и разбрасывает.
- Не может сосредоточиться на чем-то одном, ему нужно сразу все, например, забрать все игрушки.
- Очень чувствительный к перемене погоды и магнитным бурям.
- По любому поводу капризничает, часто бывает не в настроении.
- Чрезмерно рассеянный.
- У вашего крохи часто болит голова?
- Окружность головы выше нормы. В норме в 1 год окружность 46 см, в 2 года – 48 см, в 5 лет – 50 см.
- Плохо находит общий язык со своими сверстниками и привыкает к новой обстановке.
- Неправильно произносит слова, и плохо запоминает стихи.
- Перед тем как заснуть начинает вредничать, сосать пальцы, перекачиваться со стороны в сторону, наматывать волосы на палец.
ММД в школьный период
Пойдя в школу, у ребенка проявляется синдром ММД, поскольку растет нагрузка на его нервную систему и головной мозг. Ведь ребенок попадает в новую обстановку, его окружают незнакомые люди, а ко всему этому нужно учиться и запоминать большое количество информации.
Чаще всего ММД сопровождается синдромом гиперактивности и импульсивности, который выражается в следующем:
- ребенок не может играть спокойно, особенно в игры, которые требуют усидчивости;
- не может стоять на одном месте, постоянно бегает, крутится, пытается куда-то влезть, в общем, находится постоянно в движении;
- не задумываясь, отвечает на вопросы;
- выкрикивает ответы, поскольку не может дождаться, когда его вызовут;
- не дожидается своей очереди в играх;
- не умеет проигрывать, в случае проигрыша проявляет агрессию.
Конечно, все проявления синдрома МММ индивидуальны и отличаются в разном возрасте. При диагностике врач следит за поведением ребенка в разной обстановке.
2. Медицинское обследование
Дети с признаками синдрома проходят общее обследование, в ходе которого врач проводит оценку состояния ребёнка, наличия отклонений в развитии, нарушений восприятия и речи, а также слуха и зрения. При наличии серьёзных отклонений у ребёнка и трудностях в постановке диагноза проводится специальное неврологическое обследование.
Постановка диагноза включает несколько моментов. Во-первых, врач подробно беседует с матерью ребёнка. Его интересует информация о том, как протекали беременность, роды, были ли нарушения, как в дальнейшем развивался ребёнок. Также очень важны сведения о развитии речи, особенностях темперамента, активности в течение дня, характере сна, поведенческих проблемах, взаимоотношениях с друзьями
Обращается внимание на наличие соматических нарушений и заболеваний, в частности, извращённого аппетита, ночного недержания мочи, энкопреза (недержание кала). Не менее важна информация о психосоциальном окружении ребёнка в семье: о состоянии взаимоотношений между родителями, об их отношении к ребёнку, наличии вредных привычек (алкоголизм, наркомания) у членов семьи, психических заболеваниях
Необходимо также иметь сведения о материальном положении семьи. Во-вторых, так как однократное наблюдение за ребёнком в поликлинике не всегда даёт врачу возможность для правильной постановки диагноза, используется специальный вопросник для родителей и педагогов (приложения 1 и 2), а также проводится подробное психологическое обследование.
Что такое минимальная мозговая дисфункция?
Небольшой экскурс в историю неврологии. Впервые, легкое рacстpoйство поведения и обучения у детей, сопровождающее импульсивностью, двигательной рacторможенностью и невнимательностью, в сочетании с невpoлогической микросимптоматикой и нормальным интеллектом, детские неврологи стали официально обозначать термином «минимальная мозговая дисфункция» или «ММД» еще в середине 20-го века. В то время диагноз ММД принес немало пользы, благодаря данному термину, неврологи четко обозначили совокупность актуальных проблем детского поведения и обучения, сформировали направления дальнейшего движения передовой научной мысли.
Но данный диагноз быстро устарел, он совершенно не раскрывал сути проблемы, и в переводе на понятный язык означал только одно: «где-то и что-то слегка нарушено в работе головного мозга».
Представляю ваше выражение лица, если в автосервисе после тщательного осмотра любимого автомобиля на ваш законный вопpoс «Так что с машиной?» получаете глубокомысленный ответ механика, убедительно машущего рacпечатками компьютерной диагностики «Мы полностью разобрались! Похоже, что-то, где-то и как-то, малость несильно, но нарушена работа двигателя…».
В СССР этот удобно-замечательный диагноз стремительно рacпpoстранился в детской невpoлогии и педиатрии в 60-годах пpoшлого века, так как, без особого умственного напряжения, свободно позволял манипулиpoвать клиническими сведениями и обозначать пpaктически любые, нacтоящие или мнимые, нapушения детского поведения в сочетании с минимальными невpoлогическими симптомами.
Выигрышный термин всем понравился, и с легкой руки отечественных неврологов удобный диагноз ММД быстpo превратился большую гоpoдскую свалку, на котоpoй можно было встретить практически все: от варианта нормы до специфических рacстройств развития учебных навыков и моторной функции, а также синдpoма дефицита внимания и гиперактивности.
С помощью ММД, можно было непринужденно, не вникая в суть пpoблемы, объяснить poдителям с позиции «науки» все вышеперечисленные моменты жизни и поведения их ребенка. На ковapный родительский вопpoс о причинах ММД следовал изящный ответ: виновата перинатальная энцефалопатия (ПЭП)!
Особо въедливые poдители получали, в качестве «последней пули», данные инструментальных методов исследования с таинственными научными гpaфиками и цифpaми.
Устapевшие и неинфopмативные эхоэнцефалогpaфия (ЭХО-ЭГ) и реоэнцефалогpaфия (РЭГ), современные, но ненужные в данном случае, электpoэнцефалогpaфия (ЭЭГ) и транскраниальная допплеpoграфия (ТКДГ), служили неопpoвержимым доказательством правильности поставленного диагноза.
Но caмое неприятное даже не в этом, диагноз ММД почти всегда автоматически приводил к назначению горстей бесполезных, а иногда и пpoсто вредных, медикаментов.
Сначала такие назначения пpoизводились исключительно с благородной лечебной целью, в нacтоящее время не последнюю роль в этом играет агрессивная политика фapмацевтических компаний. И до сих пор, многие мамы школьников начинают свой рacсказ в моем кабинете с гордого заявления: «У нac ММД! И мы активно лечимся…».
Внимание! Во всем мире уже в 1968 году детские невpoлоги и психиатры от неудачного диагноза ММД отказались, заменив его во втоpoй редакции американской клacсификации психиатрических болезней (DSM-II) на термин “гиперкинетическая реакция детства”. Окончательное превращение ММД в синдром дефицита внимания и гиперактивности (СДВГ) произошло в 1994 году в четвертой редакции американской клacсификации психиатрических болезней (DSM-IV)
В конце экскурсии возникает логичный вопpoс: «Если ММД это миф, устаревший термин, тогда что делать с вышеперечисленными жалобами? Может быть это норма?»
Ответ: «Нет, конечно! Это пpoблема, иногда достаточно серьезная, требующая тщательного разбирательства». Только маленькая просьба: «не нужно ее прятать в стapом чулане ММД» . А начинать решение этой пpoблемы нужно не с инструментальных обследований и горсти таблеток, а с грамотной консультации детского психолога и логопеда, и только затем приходить на консультацию невpoлога, который и определит необходимость дальнейшего обследования и лечения.
Зайцев Сергей Владимирович
Детский невролог, кандидат медицинских наук, врач высшей категории
Детский невролог, кандидат медицинских наук, врач высшей категории.
Cтаж работы по специальности более 20 лет.
Консультирует детей всех возрастов с любыми заболеваниями нервной системы; основные направления научно-практической деятельности: диагностика и лечение неврологической патологии детей первого года жизни, психосоматические и поведенческие расстройства у детей.
Профилактика и прогноз
Лист нетрудоспособности лицам с данным заболеванием выдается на 2-3 недели, в течение которых проводится стационарное лечение или интенсивная терапия в амбулаторных условиях.
Клинические рекомендации специалистов:
- постоянное наблюдение у лечащего врача-эндокринолога,
- выполнение всех его рекомендаций,
- получение поддерживающей терапии,
- соблюдение режима труда и отдыха,
- полноценный сон,
- сбалансированное питание, нормализующее массу тела,
- оптимальная физическая активность,
- своевременная санация очагов инфекции,
- повышение общей резистентности организма,
- профилактический прием седативных средств и транквилизаторов.
Диэнцефальный синдром — серьезное расстройство, затрагивающее работу всего организма. Эту патологию лечат специалисты в области эндокринологии, связывая ее с гипоталамо-гипофизарными гормональными расстройствами. Комплексная терапия позволяет устранить разнообразные симптомы болезни, активизировать нервную и иммунную системы, восстановить работу желез внутренней секреции. Если синдром правильно и своевременно не лечить, он приведет к инвалидизации больных.
Клиническая картина у взрослых
Если ММД не было вовремя диагностировано или же лечение было проведено, но под воздействием факторов внешней среды человек снова впал в стрессовое состояние, клиническая картина будет представлять собой развернутое невротическое расстройство:
- Ухудшение памяти;
- Трудность в усвоении информации;
- Неусидчивость;
- Чрезмерная раздражительность;
- Лабильность настроения;
- Импульсивность поведения;
- Агрессивность;
- Усталость;
- Неловкость движений;
- Рассеянность.
У взрослых может наблюдаться ПНМК (преходящее нарушение мозгового кровообращения), которое представляет собой транзиторную ишемическую атаку. Она часто является следствием сопутствующих системных заболеваний (сахарный диабет, атеросклероз), наличием ЧМТ или травмы позвоночника (что может быть из-за патологии родовой деятельности). Приступ длится от нескольких секунд до нескольких часов и сопровождается нарушением зрения, головной болью, головокружением, онемением. При неврологическом осмотре – патологические рефлексы Бабинского, Россолимо.
Необходимо различать ПМНК от ОНМК (острого нарушения мозгового кровоснабжения). При ОНМК симптоматика имеет стойкий характер и не проходит в течение суток, будут характерные изменения на МРТ и КТ – картине.
Как проходит диагностика
Курс диагностики прямо зависит от возраста ребенка. Если для карапузов 1–1,5 лет от роду может оказаться информативной обычная проверка рефлексов, то после 5 лет она не дает результатов и ее заменяют психодиагностикой.
Окончательно установить диагноз помогают следующие пробы и осмотры:
- электроэнцефалограмма (ЭЭГ);
- нейросонография, которая проводится в возрасте до 1 года через младенческий родничок;
- реоэнцефалограмма или «эхо». Ультразвук, проходя через все участки мозга, позволяет выявить изменения в его структуре;
- компьютерная томограмма либо МРТ, определяющие объемы коры и целостность фронтальных частей мозга;
- тесты по системе Векслера или Гордона. Эти задания дают полную картину психосоматического состояния ребенка.
Собираясь в поликлинику, для начала посетите педиатра, который выпишет направление на обследование либо отправит вас к невропатологу, неврологу или остеопату
Может потребоваться и визит к массажисту, который «прощупает» малыша (часто проблемы с кровоснабжением обнаруживаются именно такими специалистами).Важно!МРТ назначаются только по необходимости — громкие звуки, издаваемые аппаратурой при обследовании, могут напугать ребенка. Обязательный атрибут любой поликлиники — общий крови и мочи — в данном случае ощутимой пользы не даст
А вот рентген черепа может оказаться полезным (если до этого момента он не делался вообще).
Если все эти процедуры указывают, что у ребенка наблюдается именно ММД, не отчаивайтесь, ведь это излечимо, и от диагноза можно избавиться, не прибегая к сложным манипуляциям.
Лечение детей с синдромом ММД
Родителям детей с синдромом ММД не надо отчаиваться или ждать, что все пройдет по мере взросления ребенка. Как правило, те из них, которые активно занимаются со своими детьми, выполняют все назначения специалистов, получают хорошие результаты. Главное, чтобы была проведена своевременная диагностика и назначено правильное лечение. По данным специалистов, 70% детей в результате активно проведенных лечебных мероприятий догоняют в развитии своих сверстников и своим поведением не отличаются от них.
При лечении ММД необходимо понимать, что оно должно проходить во взаимодействии специалиста, ребенка и окружающих его людей, чтобы создать положительную атмосферу вокруг него. Основными направлениями при лечении являются психолого-педагогическая коррекция, медикаментозное лечение, терпение и последовательность родителей.
Корректирующая программа лечебных мероприятий может быть построена следующим образом:
- Медикаментозные препараты назначаются только специалистом. Лекарства, курс, дозы ‒ все должно находиться под наблюдением врача.
- В психолого-педагогическую коррекцию должны входить занятия, игры, психогимнастические упражнения, учитывающие все проблемы детей с ММД. Система коррекции составляется специалистами (логопедом, психологом, педагогом) и проводится под их наблюдением. Задания должны быть направлены на концентрацию внимания, развитие мышления, памяти, мелкой моторики, иметь четкие инструкции с неоднократным повторением, ведь малышу трудно сосредотачиваться на словесных объяснениях. На первых порах лучше использовать наглядность — например, при выполнении графических диктантов карандашом показать начало работы. Также необходимо учитывать, что дошкольникам трудно сразу усваивать учебный материал, поэтому нужны повторения, возвращение к пройденному.
- Дети с ММД должны соблюдать четкий режим дня, который организуют и поддерживают окружающие взрослые. Они просто обязаны следить за тем, чтобы малыш просыпался, получал полноценное питание, ходил на прогулки, занимался играми, ложился спать в одно и то же время. Такое выполнение режима делает работу нервной системы синхронной, в то время, как отступления расшатывают нервные процессы.
- Скорректировать двигательную активность ребенка поможет физическая терапия, при которой рекомендуются посильные упражнения, спортивные игры, плавание, езда на велосипеде, катание на коньках.
Советы родителям
   Если невропатолог поставил вашему ребёнку диагноз ММД, то следует прислушаться к следующим советам:
   1. Не стоит пугать себя тем, что написано про детей в статьях про ММД и гиперактивность. Помните: организм ребёнка способен компенсировать очень многие дисфункции.
   2. Не ругайте ребёнка за то, что он не может исправить в себе – чрезмерную подвижность, невнимательность и так далее. Это ничего не изменит, только понизит его самооценку.
   3. Вы очень поможете малышу, если не будете создавать дополнительные трудности для его мозга. Как этого избежать, подскажет психолог с учётом индивидуальных особенностей ребёнка.
   4. Помните, что ребёнок с ММД любит стабильность и предсказуемость.
   5. Такие дети больше подвержены риску получения травм. Им сложно вовремя принимать те или иные решения.
   Интересные материалы: Задержка внутриутробного развития плода. Режим дня ребёнка. Правильный режим дня. Детский режим дня. Семья и здоровье ребёнка. Что вылечить членам семьи до рождения ребёнка. Прививки малышам. Календарь прививок. Диспансеризация детей. Диспансеризация детей первого года жизни. Шкала Апгар. Оценки по шкале Апгар. Шкала Апгар баллы. Развитие воображения. Как развить воображение. Вербализм. Говорливость. Детские эмоции. Психологическая травма. Детская психологическая травма. Детская психика. Здоровая психика ваших детей. Микроклимат в семье. Психологический микроклимат семьи.
   Найти дополнительную информацию о здоровье ребёнка, о развитии ребёнка, узнать всё о беременности и родах, а также много другой полезной информации вы можете на портале cunepmama.ru.
    вперёд>>>
Рекомендации родителям гиперактивных детей
1. В своих отношениях с ребёнком придерживайтесь «позитивной модели». Хвалите его в каждом случае, когда он этого заслуживает, подчёркивайте даже незначительные успехи. Помните, что гиперактивные дети игнорируют выговоры и замечания, но чувствительны к малейшей похвале.
2. Не прибегайте к физическому наказанию. Ваши отношения с ребёнком должны основываться на доверии, а не на страхе. Он всегда должен чувствовать Вашу помощь и поддержку. Совместно решайте возникшие трудности.
3. Чаще говорите «да», избегайте слов «нет» и «нельзя».
4. Поручите ему часть домашних дел, которые необходимо выполнять ежедневно (ходить за хлебом, кормить собаку и т. д.) и ни в коем случае не выполняйте их за него.
5. Заведите дневник самоконтроля и отмечайте в нём вместе с ребёнком его успехи дома и в школе. Примерные графы: выполнение домашних заданий, учёба в школе, выполнение домашних заданий.
6. Введите балльную или знаковую систему вознаграждения (можно каждый хороший поступок отмечать звёздочкой, а определённое их количество вознаграждать игрушкой, сладостями или поездкой).
7. Избегайте завышенных или заниженных требований к ребёнку. Старайтесь ставить перед ним задачи, соответствующие его способностям.
8. Определите для ребёнка рамки поведения – что можно и чего нельзя. Вседозволенность однозначно не принесёт никакой пользы. Несмотря на наличие определённых недостатков, гиперактивные дети должны справляться с обычными для всех подрастающих детей проблемами. Эти дети не нуждаются в том, чтобы их отстраняли от требований, которые применяются к другим.
9. Не навязывайте ему жёстких правил. Ваши указания должны быть указаниями, а не приказами. Требуйте выполнения правил, касающихся его безопасности и здоровья, в отношении остальных не будьте столь придирчивы.
10
Вызывающее поведение вашего ребёнка – это его способ привлечь ваше внимание. Проводите с ним больше времени: играйте, учите, как правильно общаться с другими людьми, как вести себя в общественных местах, переходить улицу и другим социальным навыкам
11. Поддерживайте дома чёткий распорядок дня. Приём пищи, игры, прогулки, отход ко сну должны совершаться в одно и то же время. Награждайте ребёнка за его соблюдение.
12. Дома следует создать для ребёнка спокойную обстановку. Идеально было бы предоставить ему отдельную комнату
В ней должно быть минимальное количество предметов, которые могут отвлекать, рассеивать его внимание. Цвет обоев должен быть не ярким, успокаивающим, преимущество отдаётся голубому цвету
Очень хорошо организовать в его комнате спортивный уголок.
13. Если ребёнку трудно учиться, не требуйте от него высоких оценок по всем предметам. Достаточно иметь хорошие отметки по 2–3 основным.
14. Создайте необходимые условия для работы
У ребёнка должен быть свой уголок, во время занятий на столе не должно быть ничего, что отвлекало бы его внимание. Над столом не должно быть никаких плакатов и фотографий
15. Избегайте по возможности больших скоплений людей. Пребывание в магазинах, на рынках и т.п. оказывает на ребёнка чрезмерное возбуждающее действие.
16. Оберегайте ребёнка от переутомления, поскольку оно приводит к снижению самоконтроля и нарастанию двигательной активности. Не позволяйте ему подолгу сидеть у телевизора.
17. Старайтесь, чтобы ребёнок высыпался. Недостаток сна ведёт ещё к большему ухудшению внимания и самоконтроля. К концу дня ребёнок может стать неуправляемым.
18. Развивайте у него осознанное торможение, учите контролировать себя. Перед тем, как что-то сделать, пусть посчитает от 10 до 1.
19. Помните! Ваше спокойствие – лучший пример для ребёнка.
20. Давайте ребёнку больше возможности расходовать избыточную энергию. Полезна ежедневная физическая активность на свежем воздухе – длительные прогулки, бег, спортивные занятия. Развивайте гигиенические навыки, включая закаливание. Но не переутомляйте ребёнка.
21. Воспитывайте у ребёнка интерес к какому-нибудь занятию
Ему важно ощущать себя умелым и компетентным в какой-либо области. Каждому надо быть в чем-то «докой»
Задача родителей – найти те занятия, которые бы «удавались» ребёнку и повышали его уверенность в себе. Они будут «полигоном» для выработки стратегии успеха. Хорошо, если в свободное время ребёнок будет занят своим хобби
Однако не следует ребёнка занятиями в разных кружках, особенно в таких, где есть значительные нагрузки на память и внимание, а также, если ребёнок особой радости от этих занятий не испытывает
С чем связана ММД?
При выявлении ММД у детей родителям стоит понимать, что в работе головного мозга их ребенка существуют некоторые нарушения. Конечно, по самому ребенку сложно сказать, что с ним что-то не так, но в отдельных случаях все же это нарушение дает о себе знать, проявляясь то чрезмерной активностью, то необоснованной вялостью.
Синдром ММД у ребенка возникает вследствие микроповреждений коры головного мозга, которые приводят к нарушению функционирования нервной системы. Главной причиной такого нарушения выступает кислородное голодание головного мозга еще во время родов или при получении родовой травмы. Врачи в этом случае могут поставить диагноз МЦД, который расшифровывается как минимальная церебральная дисфункция.
При постановке такого диагноза детские неврологи описывают, таким образом, легкое расстройство поведения, например, двигательная расторможенность, импульсивность и невнимательность. При всем при этом ребенок обладает нормальным интеллектом.
Кроме сложных родов существуют и другие причины ММД у детей:
- заболевания во время беременности (ОРВИ, аллергия и другие);
- токсикоз во время беременности;
- действие инфекций в первый год жизни малыша.
Все это может повлиять на нормальное развитие нервной системы ребенка. Синдром ММД диагностируется в 6-7 лет. Почему так?
Именно к этому возрасту начинается новый этап в формировании нервной системы, ребенок учится читать, писать, мозг начинает более активно мыслить, ведь приходится запоминать множество информации. В этот момент и проявляются нарушения, которые произошли еще в далеком детстве.